不妊症について

不妊症とは
健康な男女が妊娠を希望し、避妊を行わない性生活を継続しているにもかかわらず、一定期間(一般的に1年)妊娠しない状態を「不妊症」といいます。妊娠が成立するためには、排卵、受精、着床といった多くのステップが必要です。これらのいずれかに問題があると、妊娠しにくくなります。ただし月経不順や過去の婦人科疾患がある場合は、1年を待たずに早めの受診をお勧めします。
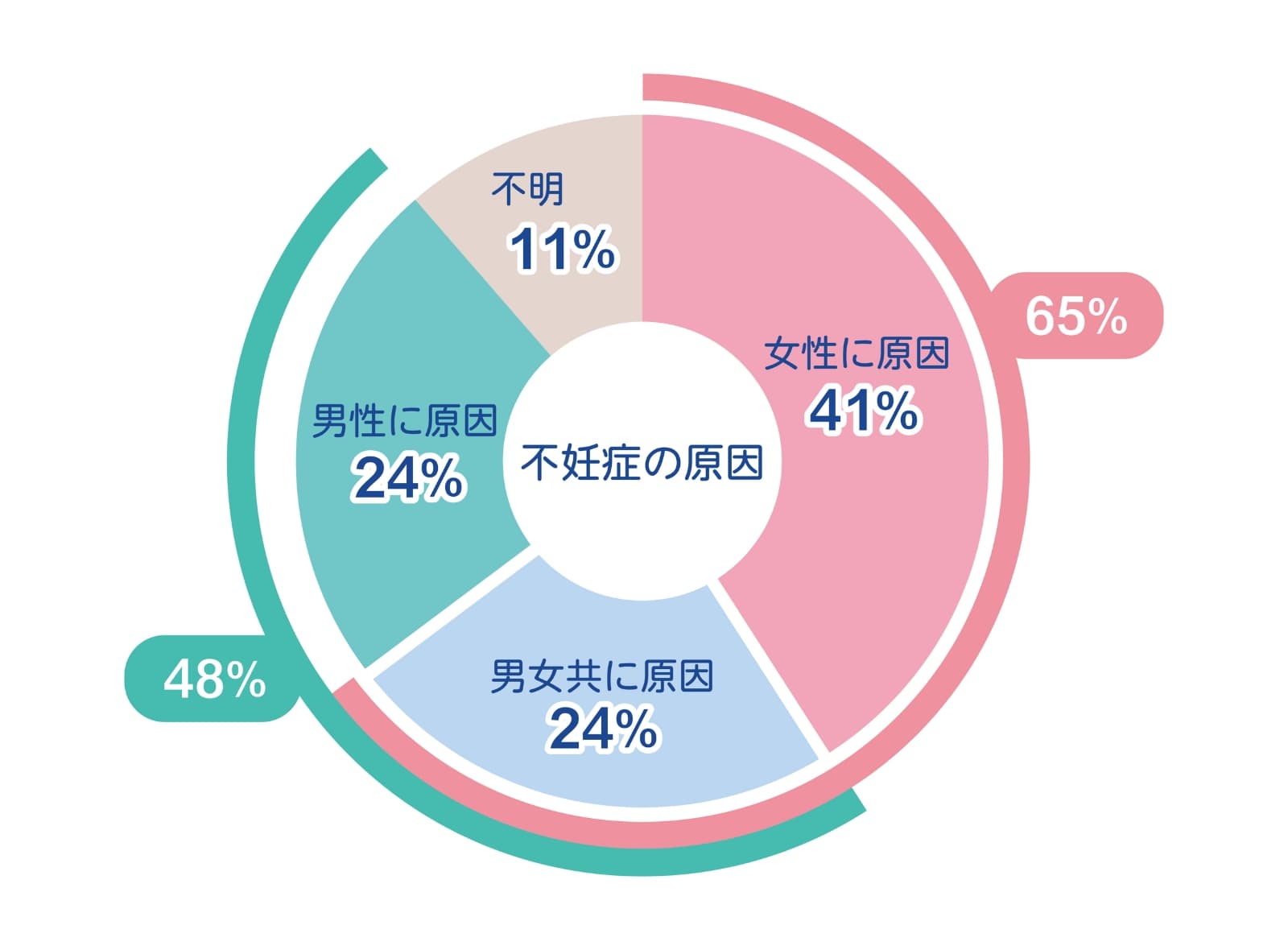
不妊の原因
妊娠は女性側の問題と捉えられがちですが、実際には男性側に原因がある場合も多く、女性側のみ、男性側のみ、男女両方に原因がある場合がそれぞれ存在します。
また、検査をしても明確な原因が見つからない「原因不明不妊」もあります。
だからこそ、不妊の検査や治療は、必ずパートナーと二人で取り組まなければなりません。どちらか一方の問題として捉えるのではなく、カップルで現状を理解し、協力して次のステップに進む姿勢を持つようにしましょう。
共通要因
加齢による影響
女性の場合、30歳を過ぎると妊娠する力は緩やかに低下し始め、30代半ば以降はそのスピードが速まります。これは、新しく作られることのない卵子が、年齢とともに質的に変化(老化)していくためです。男性側も、30代半ば頃から精子の質の低下が始まると報告されています。
心理的な影響
「いつになったら妊娠できるのか」という焦りや、「また月経が来てしまった」という毎月の落ち込みは、心に大きな負担となります。こうした精神的なストレスは、脳の視床下部や自律神経の働きを乱し、ホルモンバランスに影響を及ぼすことが明らかになってきました。不妊治療においては、身体的なケアと同時に、心の安定を保つことも非常に大切です。
女性要因
排卵障害
妊娠の第一歩である排卵がうまくいかない状態です。月経が数ヶ月に一度しか来ない、あるいは止まっている場合は排卵障害が疑われます。多嚢胞性卵巣症候群(PCOS)やホルモンバランスの異常が主な原因で、検査で特定し、排卵誘発剤などを用いて排卵を促します。
子宮因子
子宮は、受精卵が着床して育っていく場所です。しかし子宮内膜ポリープや子宮筋腫といったコブがあると、受精卵がうまく着床するのを物理的に妨げることがあります。超音波検査や子宮鏡で子宮内を観察し、必要に応じて手術で取り除くことも検討します。
卵管閉塞・卵管狭窄
排卵された卵子と精子が出会うためには、卵管を通過する必要があります。この管が詰まっていたり(閉塞)、狭くなっていたり(狭窄)すると、精子は卵子までたどり着けません。過去のクラミジア感染症や子宮内膜症などが原因となりますが、自覚症状がない場合も多く、卵管造影検査で診断します。卵管造影検査で卵管の通り具合を確認し、両側とも通過性が認められない場合は、体外受精が選択肢となります。
ピックアップ障害
排卵の瞬間、卵管の先端にある「卵管采」と呼ばれる部分が、卵巣から飛び出した卵子を吸い込むようにキャッチします。このような動作が、何らかの原因(癒着など)でうまくいかない状態がピックアップ障害です。卵管自体は詰まっていなくても、卵子が卵管内に入れないため妊娠に至りません。この障害は通常の検査では診断が難しく、タイミング法や人工授精で結果が出ない「原因不明不妊」の一因と考えられます。
受精障害
精子と卵子が卵管内で出会っても、受精が成立しないケースです。精子が卵子の透明帯(殻)を通過できなかったり、通過しても卵子がうまく活性化しなかったりと、原因はさまざまです。受精障害は、通常の不妊検査では判明せず、体外受精(ふりかけ法)を試みて初めて明らかになることがほとんどです。その場合は、細い針で一つの精子を卵子の中に直接注入する「顕微授精(ICSI)」によって受精を手助けします。
着床障害
受精卵が子宮にたどり着いても、子宮の内側の膜が着床にふさわしくないために赤ちゃんがうまく根付かず、妊娠につながらない状態を「着床障害」と呼びます。
男性要因①(造精機能障害)
精子無力症
精液検査で、精子の数は基準を満たしていても、元気に運動している精子の割合(運動率)が低い状態です。精子は自力で卵子まで泳ぐ必要があるため、運動率の程度に応じて人工授精や体外受精などを選択します。
乏精子症
精液中に含まれる精子の数が、基準値よりも少ない状態です。数が少ないほど、卵子と出会う確率は低くなります。軽度の場合は人工授精、数が極端に少ない場合は体外受精や顕微授精が必要となります。
無精子症
精液の中に、精子が一体も見当たらない状態です。これには、精巣では精子が作られているものの通り道が詰まっている「閉塞性無精子症」も含まれます。精液中にいなくても、精巣に存在していれば、精子を回収する手術(TESE)を行い、顕微授精(ICSI)に用いることが可能です。
男性要因②
閉塞性無精子症
精巣では精子が正常に作られているにもかかわらず、その精子が通過する道(精管や精巣上体管など)がふさがっている状態です。精子を作る能力自体に問題はありません。過去の精巣上体炎といった感染症による後遺症や、生まれつき精管が欠損している場合などが原因として考えられます。
性機能障害(ED)
勃起不全(ED)や、腟内での射精が困難(射精障害)といった、性交渉自体が難しい状態です。特に不妊治療中は、「排卵日に合わせなければ」という精神的プレッシャーが引き金となり、心因性のEDを発症する方も少なくありません。まずはカウンセリングや治療薬で改善を目指します。
精索静脈瘤
陰嚢内の温度が上昇することで、精巣の発育不全を引き起こし、精子の形成に悪影響を及ぼします。
先天性精管欠損
生まれつき精管が存在せず、精巣内に精子が閉じ込められた状態のことをいいます。
膿精液症
前立腺や精嚢に炎症が起こることで、精液の中の白血球が増え、それが原因で精子の動きが悪くなる状態のことです。
逆行性射精
精液が正常に尿道へ運ばれず、膀胱へ逆流してしまう状態のことを指します。

安心して妊娠・出産を
迎えるために
将来を考慮した適切な対策を
将来の家族計画について、パートナーと話し合う機会はありますか。妊娠は、ご自身の健康状態を深く知る良い機会にもなります。不妊の原因とされるものの中には、日々の生活習慣で見直せるものや、早期発見で対応できる疾患も含まれます。知識を持つだけでなく、実際にご自身の体を知るための行動を起こす。それが後悔のない未来への第一歩です。パートナーとの率直な対話と、ご自身の体への理解が、新しい家族を迎えるための大切な準備となります。
日常生活で予防できること
-
喫煙習慣
喫煙は、男女ともに妊娠する力へ直接的な影響を与えます。
女性の場合、タバコに含まれる有害物質が卵子の質を低下させ、卵胞の発育を妨げるという報告があります。卵巣の機能低下や早期閉経の懸念も否定できません。男性においても、精子の運動率低下やDNA損傷の一因となります。 -
精神的ストレス
過度な精神的負荷は、脳の視床下部の働きを乱し、ホルモンバランスの変調につながります。その結果、女性では排卵が不安定になり、男性では精子の数が減ったり、運動率が低下したりします。十分な睡眠、軽い運動、趣味の時間など、意識的に心身をリラックスさせる工夫が必要です。
-
体重管理
女性の不妊原因のうち、約12%は肥満ややせ過ぎが関係していると考えられています。健康的な体重を保つために、BMIを20~25の範囲に保つことが望ましいです。

